 La meningitis es una enfermedad muy temida a cualquier edad pero sobre todo en la infantil ya que, aunque la mayoría de los casos tiene buena evolución, existe riesgo de padecer un cuadro grave. Conocerla mejor es importante para poder prevenirla y para saber detectar sus síntomas de forma temprana, algo que sin duda contribuye a mejorar el pronóstico y puede ayudar mucho al niño que la padece.
La meningitis es una enfermedad muy temida a cualquier edad pero sobre todo en la infantil ya que, aunque la mayoría de los casos tiene buena evolución, existe riesgo de padecer un cuadro grave. Conocerla mejor es importante para poder prevenirla y para saber detectar sus síntomas de forma temprana, algo que sin duda contribuye a mejorar el pronóstico y puede ayudar mucho al niño que la padece.
La meningitis es una inflamación de las meninges, unas membranas que envuelven al sistema nervioso central, incluyendo al cerebro. Hay dos grandes grupos, las producidas por bacterias, que suelen ser las más graves aunque su presencia ha disminuido gracias a las vacunas, y otras que se denominan asépticas, que en teoría significa que no están producidas por un germen. Sin embargo, muchas de ellas están producidas por virus que no se pueden detectar.
Por qué se producen
Las meningitis bacterianas pueden estar causadas por distintos gérmenes que varían en función de la edad del niño, aunque los más frecuentes son el meningococo, el neumococo y el haemophilus. Existen diferentes vacunas que protegen en gran medida frente a ellos. Las asépticas pueden estar causadas por virus, meningitis bacterianas mal tratadas u otras causas poco frecuentes como las vasculitis.
Qué síntomas producen
1. Meningitis bacteriana.
Cuanto más pequeño es el niño más inespecíficos o engañosos son los síntomas, por lo que el diagnóstico se dificulta mucho en los lactantes, especialmente los menores de un mes de vida. Otros factores que influyen son el tipo de meningitis y el momento de evolución, ya que hay signos y síntomas que tardan en aparecer y pueden no ser evidentes en las primeras horas del cuadro.
Lo habitual es que haya fiebre pero esto puede fallar en los menores de un mes de vida, donde en vez de los síntomas habituales de la meningitis lo que podemos encontrarnos es un cuadro de irritabilidad, vómitos, adormecimiento, falta de apetito o incluso rechazo de la toma y hasta convulsiones. Estos síntomas deben poner en aviso de que puede haber un proceso grave desarrollándose de fondo y por lo tanto indican que el niño debe ser llevado a un servicio de urgencias hospitalario.
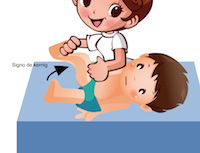
En los niños con varios meses sí suele aparecer fiebre y empiezan a tener signos de inflamación meníngea, como por ejemplo que la fontanela anterior se encuentre abombada, es lo que se denomina fontanela a tensión. También pueden empezar a mostrar los signos clásicos de irritación de las meninges, como la rigidez de nuca. En estos niños la rigidez de nuca se manifiesta porque es difícil movilizarles el cuello y puede incluso dolerle si se intenta.
Los niños en edad preescolar y escolar sí suelen presentar los síntomas habituales y conocidos por muchos padres: fiebre elevada, dolor de cabeza y vómitos que empeoran conforme pasan las horas de manera que el niño empieza a tener mal aspecto o mal estado general y sensación de sueño que en realidad es un estado que puede preceder incluso a la entrada en coma si el niño sigue evolucionando. A esta edad son más fáciles de ver los signos clásicos de irritación meníngea (rigidez y dolor intenso al intentar doblar la nuca o levantar las piernas, o el permanecer en postura semiflexionada para aliviar el dolor.
Un dato a tener en cuenta es que desgraciadamente algunos niños presentan como primer síntoma de una meningitis un cuadro de convulsiones sin motivo aparente. Eso explica que ante una convulsión se suele descartar siempre esta infección. Y a veces aparecen las famosas petequias, que son machas puntiformes en la piel, de color morado o rojo violáceo, de un milímetro de diámetro y que pueden relacionarse con la infección por el meningococo, una de las bacterias causantes de la meningitis bacteriana.
2. Meningitis aséptica
Este tipo de meningitis suele producir síntomas menos evidentes que la bacteriana. Así, el niño puede tener fiebre pero no suele presentar tanta afectación del estado general aunque sí fuertes dolores de cabeza. Puede tener dolor en espalda, cuello y piernas y molestias con la luz intensa. También es raro ver convulsiones.
Qué complicaciones puede producir
Entre las complicaciones están la posibilidad de una infección generalizada o grave, llamada sepsis; o síndromes que afectan al manejo de los líquidos, convulsiones, trombosis de venas cerebrales, afectación del oído e inflamación de la grasa que rodea al corazón. Se pueden ver complicaciones en distintos grados hasta en un 20% de los niños con meningitis bacterianas, por eso son tan temidas. Aunque también es cierto que un 80% de los niños no presenta complicaciones, sobre todo si el tratamiento es temprano y adecuado. Por otro lado, pueden verse secuelas hasta en un 15% de los niños que han pasado meningitis bacteriana. Aunque son los menos, pueden sufrir cuadros como sordera, retraso del desarrollo psicomotor, epilepsia o alteraciones del comportamiento.
Cómo se diagnostica
Depende mucho de la edad del niño y del estado de evolución ya que los síntomas varían mucho en función de estos dos aspectos. Por ese motivo una meningitis puede no ser evidente en las primeras 12 o 24 horas de evolución del cuadro y si el niño presenta síntomas compatibles se debe acudir a un servicio de urgencias para su valoración.
El pediatra preguntará a los padres y explorará al niño buscando signos específicos. La analítica ayuda a orientar el diagnóstico pero no es definitiva nunca, por lo que la prueba que hay que hacer ante una sospecha es la conocida como «punción lumbar», donde se obtiene una muestra del líquido cefalorraquídeo, que es el que protege al sistema nervioso y donde se pueden encontrar los gérmenes que producen esta enfermedad. Esta prueba también sirve para distinguir las meningitis bacterianas del resto.
Cómo se tratan
1. Meningitis bacteriana.
El tratamiento es hospitalario y se basa en tratamiento antibiótico que puede estar precedido de corticoides. El antibiótico se elige en función de la edad del niño, los resultados de la punción lumbar y de su estado clínico. Se suele mantener un control de los líquidos, ofrecer una dieta adecuada y plantear el uso de determinados fármacos adicionales en el caso de que puedan estar indicados. A veces es necesario realizar un nuevo estudio de líquido cefalorraquídeo de control.
2. Meningitis vírica.
Se puede optar por el ingreso para observación, si la evolución del niño es buena se plantea el alta y el seguimiento ambulatorio.
Qué pronóstico tienen
El pronóstico ha mejorado mucho en los últimos años y la mayoría de los niños que la padecen no sufren ni complicaciones ni secuelas. A pesar de ello el porcentaje de mortalidad varía entre el 1% y el 8% por lo que ante esta enfermedad no es posible confiarse en ningún momento. El pronóstico es peor en los niños menores de seis meses y en las meningitis bacterianas.
Cómo prevenirlas
Actualmente hay vacunas frente a gérmenes que la producen. La mejor forma de prevenirla es evitar el contacto con niños enfermos y en caso de que se produzcan acudir al pediatra para que el niño tome la profilaxis en caso de que ésta esté indicada. Si se presentan síntomas compatibles siempre se debe acudir a un servicio de urgencias hospitalario y en el caso de que lleve pocas horas de evolución es importante recordar que el cuadro puede no ser evidente, por lo que si se hace más evidente conforme pasan las horas hay que llevar al niño para una nueva valoración.
Este contenido se ha elaborado utilizando información basada en evidencia científica. Pincha aquí para conocer las fuentes que se han utilizado para su elaboración.

Pingback: Encefalitis en niños. | No todo es pediatría